No podemos combatir un enemigo que no sabemos dónde está. En el caso del nuevo coronavirus, eso solo significa una cosa: más capacidad de diagnóstico.
Desde la Organización Mundial de la Salud (OMS), el mensaje ha sido claro desde el principio de la pandemia de COVID-19: test, test, test. Pero lo que podría parecer sencillo no ha resultado serlo. La capacidad de diagnóstico es limitada y los diferentes tipos de test de COVID-19 ni tienen la misma efectividad ni detectan la presencia del virus de igual manera.
Los test han ocupado también una buena parte del debate público y mediático en las últimas semanas. De repente, términos desconocidos como PCR, estudio de seroprevalencia o test de antígenos están en boca de todos. Pero ¿qué sabemos de ellos? Hoy por hoy existen tres tipos de pruebas mayoritarias y varios ensayos en marcha para desarrollar nuevos test.
Tres formas de descubrir el coronavirus
Todavía hay muchas cosas que no sabemos sobre el SARS-CoV-2. Ni siquiera sabemos en detalle cómo se transmite. Pero las infecciones funcionan siempre, en líneas generales, de la misma manera. Nuestro cuerpo entra en contacto con el patógeno. En el momento que este se introduce en el cuerpo y empieza a multiplicarse, hablamos de infección. Y si el daño que provoca en las células se extiende, hablamos de enfermedad.
En este proceso, la respuesta del sistema inmune humano es fundamental. Nuestro cuerpo produce anticuerpos para acabar con el agente infeccioso. Precisamente, la detección de algunos de estos anticuerpos es uno de los métodos empleados por uno de los tres tipos mayoritarios de test de la COVID-19. Los otros dos test detectan directamente el virus.
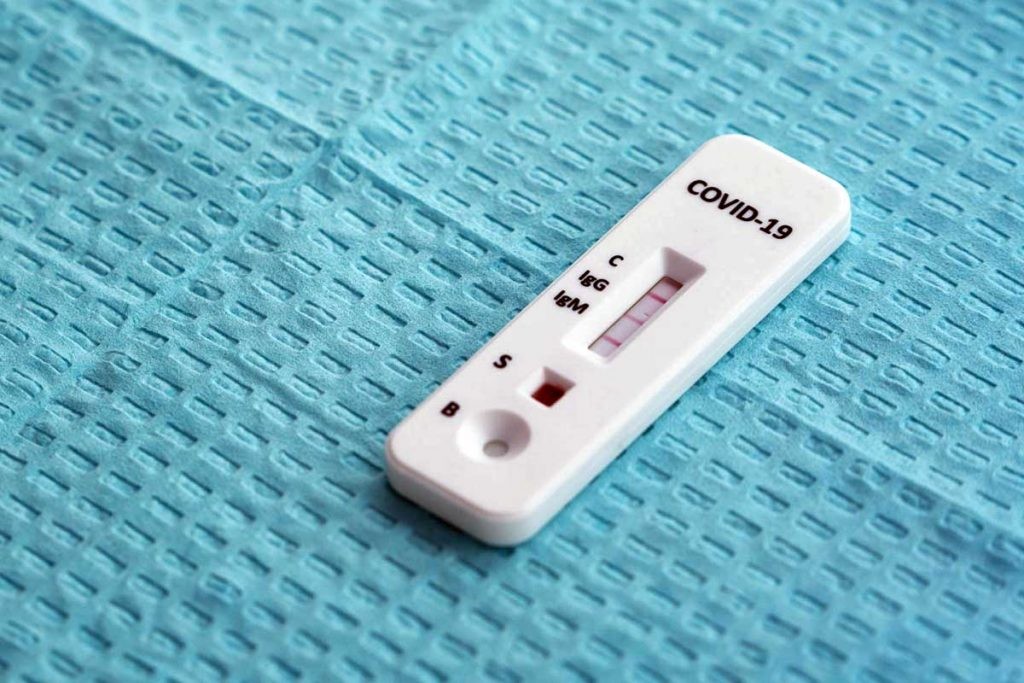
Test de anticuerpos: los test rápidos
Los test de anticuerpos, también llamados test serológicos, no detectan el virus, sino nuestra respuesta inmune. Es decir, son pruebas de detección indirecta. Son los que más se han empleado en España como test rápidos. Existen diferentes técnicas para hacer test serológicos, pero todas funcionan de forma similar.
Consisten en un soporte en el que se fijan proteínas del virus. Como si se tratase de un papel con restos del SARS-CoV-2 pegados. En este soporte se aplica una muestra de sangre de la persona sospechosa de estar infectada. Si la sangre contiene anticuerpos, estos se quedarán pegados también al soporte. Por último, estos kits de detección contienen un tercer agente (normalmente, otro anticuerpo). Si la muestra es positiva, los tres elementos reaccionan y en el dispositivo aparece una línea de color. Como si se tratase de un test de embarazo.
Se trata de un tipo de prueba muy rápida, que puede obtener resultados en solo 10 minutos. Al ser un kit, no necesita de equipo ni personal específico. Y, además, es un test de COVID-19 barato de producir. El gran problema es que son poco específicos y, además, nuestro cuerpo necesita varios días después de una infección para producir anticuerpos en cantidades detectables. Es decir, los test serológicos no siempre detectan la infección.
Así, para confirmar los negativos, siempre se complementan con otro tipo de test. Estas pruebas serológicas son las que se están utilizando en los estudios de seroprevalencia que hay en marcha en este momento. Los estudios que buscan estimar qué porcentaje de la población ha desarrollado anticuerpos contra el virus.
Test de antígenos: detección directa poco precisa
Para detectar el virus directamente existen dos métodos principales: los test de antígenos y las PCR (siglas en inglés de reacción de la polimerasa en cadena). Los test de antígenos son capaces de detectar las proteínas presentes en la envoltura del nuevo coronavirus. Al igual que los test de anticuerpos, son rápidos y no requieren de equipos altamente cualificados. De la misma manera, no son muy específicos.
Tal como explica Ignacio López-Goñi, microbiólogo de la Universidad de Navarra, en su blog microBIO, todos los test de antígenos funcionan de forma similar. Tenemos un soporte en el que se fijan los anticuerpos que reaccionan con una proteína específica del virus. En él se aplica la muestra del paciente, en este caso, normalmente, de la nariz o la garganta. A continuación, se añade otro anticuerpo marcado que pone de manifiesto la reacción, si es positiva.
La ventaja de este test frente al de anticuerpos es que detecta la presencia del virus desde el principio. Sin embargo, al igual que sucede con las PCR que veremos a continuación, detectar el virus no significa que esté activo. Es decir, estos test pueden reaccionar ante restos del virus.
Test PCR: precisión a cambio de complejidad
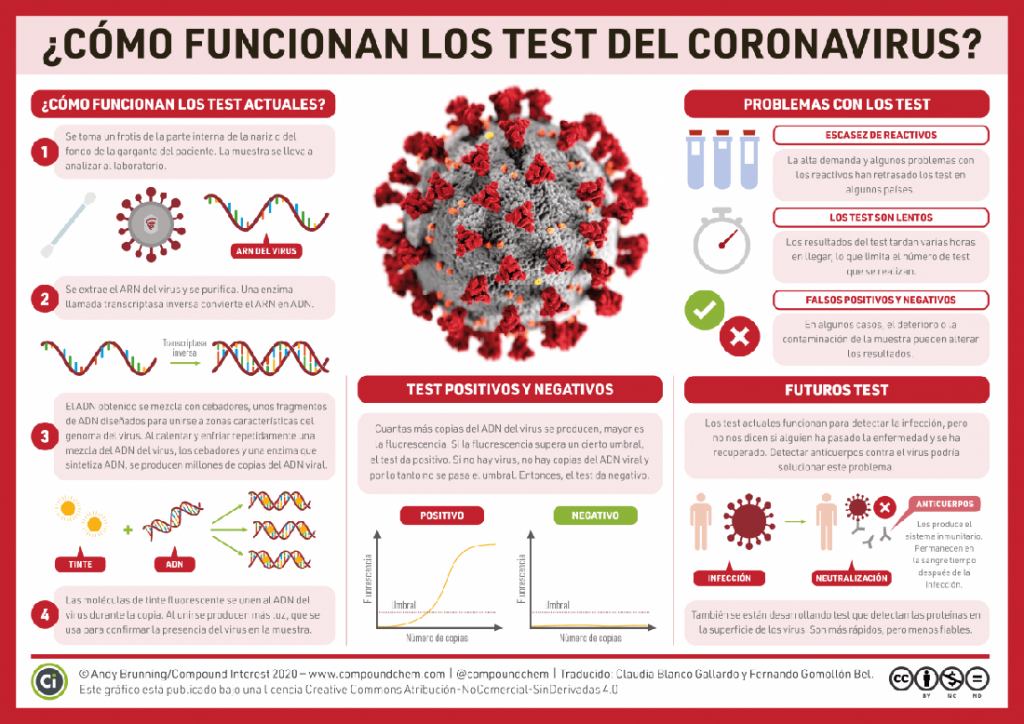
El nuevo coronavirus SARS-CoV-2 está compuesto, al igual que otros coronavirus, por una cadena de ARN (de ‘solo’ 30.000 bases) rodeada de una membrana de lípidos y proteínas. La prueba de reacción de la polimerasa en cadena (PCR) detecta directamente el material genético. Tal como señalan desde el Instituto de Salud Carlos III, la PCR es una técnica muy habitual en los laboratorios de microbiología desde los años 90 del siglo pasado.
Sin embargo, es una prueba compleja, que necesita de equipo específico y personal técnico preparado. Aunque es más lento que los otros dos métodos (tarda varias horas), se trata de un test muy sensible y efectivo, por lo que se usa para confirmar con seguridad si una persona está o no infectada. Además, dado que conocemos el ARN del virus en detalle desde el mes de enero, fue el primer test en ponerse en práctica.
La prueba consiste, a grandes rasgos, en la localización, la extracción y la amplificación del material genético del virus. El ARN se extrae, se transcribe a ADN y se hacen muchas copias mediante la reacción de polimerasa en cadena. Mientras se copia, se añaden colorantes fluorescentes que solo se unen al material genético del virus. Al tener más copias del virus, podremos visualizarlo directamente.

Nuevos test de COVID-19 en camino
En los últimos cinco meses, el rumbo de la ciencia ha cambiado por completo. La mayor parte de los fondos, los investigadores y los laboratorios están centrados en un único objetivo: frenar la pandemia de COVID-19. Más allá de la búsqueda de la vacuna y de tratamientos antivirales, también se persigue el desarrollo de nuevos métodos alternativos de testear, más efectivos, precisos y rápidos.
A mediados del mes pasado, la revista ‘Nature’ publicaba una investigación sobre el uso de la tecnología CRISPR en la detección del coronavirus. Es decir, utilizar las tijeras genéticas para detectar genes concretos del virus. El método, aseguran los investigadores, es seis veces más rápido (y más barato) que la PCR y tiene una fiabilidad del 95% para detectar casos positivos.
Otra de las tecnologías más prometedoras es la que ha anunciado el laboratorio estadounidense BillionToOne. En este caso, la técnica utilizada es similar a la de la PCR. Gracias a un algoritmo de machine learning, aseguran que con los mismos recursos se puede multiplicar por 30 la capacidad de testeo de los laboratorios.
En España, a través del Fondo COVID-19, investigadores del CSIC están desarrollando un método alternativo a las PCR para la detección efectiva del virus. En este caso, la técnica emplearía balizas moleculares, una especie de sensores de ARN que emiten fluorescencia en presencia del material genético del coronavirus. Esto permitiría saltarse el paso de la transcripción del ARN a ADN, necesario en la PCR, y reducir el tiempo de testeo.
CRISPR, machine learning y balizas moleculares. Tres casos entre los muchos ejemplos de cómo la innovación tecnológica también aporta en la lucha contra el coronavirus. Por el momento, ninguno de estos métodos está aprobado por las autoridades regulatorias, aunque es probable que alguno reciba el visto bueno en breve. Hasta entonces, todo lo que tenemos para no ir a ciegas son test PCR, test de antígenos y test de anticuerpos. Test, test, test.
En Nobbot | ¿Un pasaporte serológico tras el coronavirus? Improbable
Imágenes | PIxabay/Fernando Zhiminaicela, Agencia SINC, USC, Standford/Steve Fisch

