¿Y si tuviésemos pulmones de laboratorio que nos ayudasen a descubrir los secretos del coronavirus? Aún no estamos ahí, pero casi.
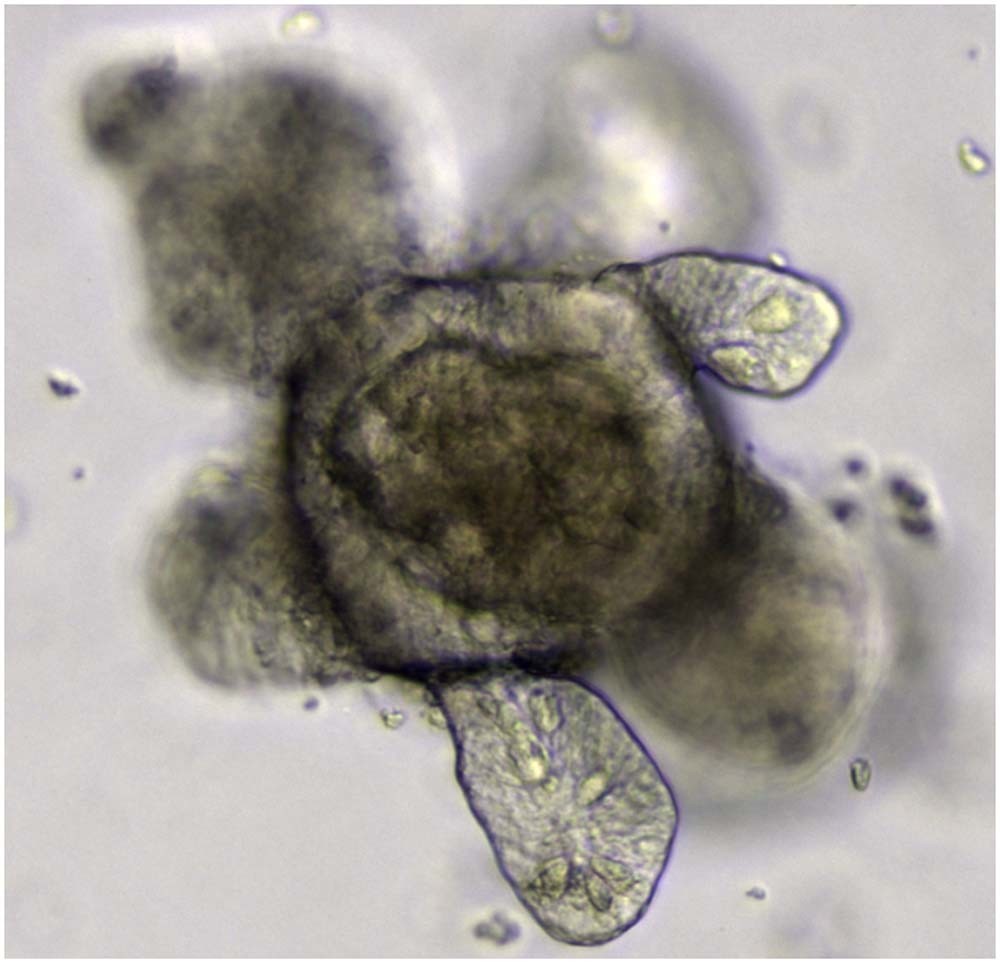
El uso de organoides, cultivos celulares en tres dimensiones derivados de células madre que imitan a la perfección la organización y el comportamiento de los órganos de los seres vivos, es cada vez más habitual en investigación médica. Se utilizan para probar tratamientos y medicamentos sin usar modelos animales. Y también están resultando ser un gran aliado en la lucha contra el coronavirus.
Un organoide es una versión en miniatura y simplificada de un órgano. No se trata de un pulmón o un hígado a tamaño natural y metido en un frasco. Su desarrollo es uno de los grandes avances de la ciencia del siglo XXI y hoy en día es posible crear en laboratorio organoides cerebrales, pulmonares, intestinales o estomacales, entre muchos otros.
Es con este ejército aliado de organoides que se está librando una de las grandes luchas contra la pandemia: la de entender el virus y poner a prueba los nuevos tratamientos.
El viaje del coronavirus más allá de los pulmones
El SARS-CoV-2 es un virus respiratorio. Así son también sus primos lejanos y así se presentó en sociedad el 31 de diciembre de 2019. Desde entonces, el brote de Wuhan se ha convertido en pandemia y los enfermos se cuentan por millones. Las economías aguantan como pueden los efectos de los confinamientos y las cuarentenas. Y la ciencia mundial ha redirigido todos sus esfuerzos a parar la expansión de la COVID-19.
Para entender cómo infecta nuestro cuerpo, y teniendo en cuenta que se trata de un virus que parece entrar por las vías respiratorias, investigadores de las universidades de Kioto y Osaka, en Japón, desarrollaron organoides de bronquios y dejaron que el virus hiciese su trabajo. Su investigación, que todavía no ha sido revisada por pares y está pendiente de publicación, apunta que algunos tipos de células pulmonares (como las basales) se ven muy afectadas, mientras otras, como las exocrinas o células de Clara, parecen resistir los ataques del virus.
Otra investigación con organoides pulmonares, desarrollada en la Escuela de Ciencias Médicas de Weill Cornell, en Nueva York, fue la que confirmó en primer lugar que el virus podía ocasionar una respuesta inmune exagerada (la llamada tormenta de citoquinas) y causar un empeoramiento de los enfermos.
De la sangre a cualquier órgano
El mismo equipo del centro de Weill Cornell acaba de demostrar que el virus también afecta a las células endocrinas del páncreas y el hígado. Y es que la COVID-19 parece campar a sus anchas allí donde hay células con ACE2. Esta enzima actúa de receptor celular, por lo que el coronavirus es capaz de usarla como puerta de entrada a las células.
Una vez acomodado en los pulmones y el aparato respiratorio, el virus avanza por el cuerpo. Gracias al desarrollo de diferentes organoides, un grupo liderado por el Instituto de Bioingeniería de Cataluña (IBEC) ha demostrado cómo el SARS-CoV-2 es capaz de infectar el endotelio, un tejido que tapiza todos los vasos sanguíneos, a través del receptor ACE2. Una vez en venas y arterias, puede llegar a cualquier parte.
Los resultados de esta investigación, publicados en ‘Cell’, coinciden con los daños en el aparato circulatorio y en el corazón que han sido comunicados desde los hospitales desde el principio de la epidemia. El trabajo del IBEC también ha confirmado que, desde la sangre, el virus puede atacar a los riñones y al páncreas. Esto empeora, en particular, el estado de los pacientes con diabetes.
¿Y los daños neuronales?
Los días en que la COVID-19 era observada solo como una neumonía severa han quedado atrás. Tanto los informes que llegan desde las trincheras hospitalarias como los estudios que se llevan a cabo el laboratorio y, en especial, con organoides, señalan que la enfermedad hace algo más que atacar nuestros pulmones (aunque este órgano sigue siendo el principal damnificado).
Los daños neuronales son uno de estos efectos imprevistos que más preocupa a la comunidad médica. Según algunos informes recientes, alrededor de un tercio de los infectados sufre algún daño en el tejido nervioso. El dato debe cogerse con pinzas, ya que todavía no se sabe a ciencia cierta cuántos infectados hay (debido al alto porcentaje de asintomáticos). Sin embargo, está claro que el daño neuronal existe.
A través de la investigación con organoides neuronales, o minicerebros de laboratorio, un equipo de la Johns Hopkins School of Medicine y de la Bloomberg School of Public Health acaba de demostrar que el virus es capaz de infectar neuronas y multiplicarse en ellas. Sin embargo, advierten los investigadores, es demasiado pronto para concluir nada.
Uno de los grandes problemas de trabajar con organoides es que, por mucho que repliquen el comportamiento de un órgano, no pueden simular el comportamiento de los diferentes órganos humanos trabajando al unísono. Así, el cerebro tiene sus sistemas de protección frente a infecciones; y todavía no está claro si el coronavirus tiene la capacidad de saltarse estas barreras.
Además de para desentrañar los secretos del SARS-CoV-2, los organoides se están usando para probar posibles terapias. Se trata de un método más efectivo que las pruebas en simples cultivos celulares. Por otro lado, no genera dudas éticas como la experimentación como animales. ¿Será finalmente un ejército de organoides el que ponga freno a la pandemia?
En Nobbot | ¿Hasta qué punto somos inmunes a la COVID-19 después de haberla pasado?
Imágenes | Unsplash/National Cancer Institute, David Clode, Wikimedia Commons/Meritxel Huch